生死时速! 我院多学科团队联手成功救治胎盘早剥孕妇
案例分享
近日,一场与时间赛跑的生死救援在我院紧张上演。一位孕39+3周的患者,在自然破膜、临产入产房后突然出现持续下腹剧痛,伴随胎心持续下降至50—60次/分,情况十分危急。
助产士第一时间察觉到异常,立即呼叫值班医师、住院总医师和二线医师陈彩琴副主任。陈主任迅速对孕妇进行查体,发现宫缩强烈、张力大,宫口已开大2cm,且伴有持续血性羊水流出。凭借丰富的临床经验,她迅速判断出孕妇出现了胎盘早剥,这是一种可能导致母婴双亡的严重并发症。
“快!快启动多学科团队抢救!”陈主任当机立断,召集手术室、新生儿科、检验科的医护人员迅速集结,一场与死神的较量就此展开。值班医师负责与家属沟通,助产士迅速留置导尿,住院总医师紧急联系手术室,另一名助产士则负责备血。在陈主任的指挥下,孕妇被迅速送往手术室。
手术室里医护人员已经严阵以待。麻醉、洗手、准备手术包器械和药品,每一个步骤都在争分夺秒地进行。随着一阵清脆的胎儿啼哭声响起,胎儿顺利娩出,但胎盘自然剥离后,宫腔内大量出血。医护人员迅速检查出血情况,发现胎盘附着子宫前壁,胎盘后方有大量积血块,胎盘表面有8*6cm的血性压迹,出血量高达1200ml。

〈胎盘〉
在这关键时刻,医护人员临危不乱,使用强子宫收缩药、纤维蛋白原、宫腔填塞等手段,成功控制了出血,产妇终于转危为安。

这场惊心动魄的抢救,展现我院多学科团队的高超医术和默契配合。产科负责人区晓云主任查房时表示,这一案例充分体现了多学科团队协作在胎盘早剥救治中的重要作用,以及快速响应和高效救治对母婴生命安全的重要性。
在此,我们也提醒广大孕妇,孕期一定要定期产检,及时发现并处理各种并发症,确保母婴安全。香洲区人民医院将继续秉承“以患者为中心”的服务理念,为每一位孕妇提供全方位的呵护,让每一个家庭都能迎来健康的新生命!
一、什么是胎盘早剥?
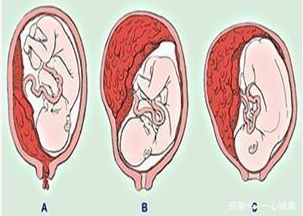
胎盘早剥通常发生在妊娠20周之后,在这一时期,若位于正常位置的胎盘在胎儿出生前部分或全部从子宫壁上脱落,即为胎盘早剥。该病症的发病率大约为1%,其病情进展迅猛,若未能得到及时有效地处理,将对母婴生命安全构成严重威胁。
二、胎盘早剥的病因有哪些?
(一)血管病变
胎盘早剥常见于孕妇同时患有妊娠期高血压疾病或肾脏疾病,尤其是那些已经存在全身血管病变的患者。这些合并症的存在,使得胎盘早剥的风险增加,需要格外警惕和严加监控。
(二)机械性因素
外伤(特别是腹部直接受撞击或摔倒时腹部直接触地等)、胎位异常行外倒转术矫正胎位、脐带过短或脐带绕颈、在分娩过程中胎先露部下降,均可能促使胎盘早剥。
此外,双胎妊娠的第一胎儿娩出过快或羊水过多于破膜时羊水流出过快,使子宫内压骤然降低,子宫突然收缩,也可导致胎盘自子宫壁剥离。
(三)子宫静脉压突然升高
妊娠晚期或临产后,孕产妇长时间仰卧位时,可能发生仰卧位低血压综合征。此时由于巨大的妊娠子宫压迫下腔静脉,回心血量减少,血压下降,而子宫静脉却瘀血,静脉压升高,导致蜕膜静脉床淤血或破裂,导致部分或全部胎盘自子宫壁剥离。
(四)吸烟
吸烟使血管发生退行性变而增加了毛细血管的脆性,并且尼古丁对血管收缩的影响以及血清中一氧化碳结合蛋白浓度升高均可导致血管痉挛缺血,从而诱发胎盘早剥。
(五)胎膜早破
胎膜早破孕妇发生胎盘早剥的危险性较无胎膜早破者增加3倍,其发生的机制不明确,可能与胎膜早破后伴发绒毛膜羊膜炎有关。
(六)孕妇年龄及产次
孕妇年龄与胎盘早剥发生有关,但有学者报道产次比年龄更倾向于与胎盘早剥有关。随着产次的增加,发生胎盘早剥的危险性呈几何级数增加。
二、胎盘早剥的危害
胎盘早剥最严重的风险在于其引发的不可预测性出血,这可能是内部出血。此类出血所导致的休克与临床上常见的显性失血所致休克有着显著差异,即出血量与休克程度之间并不呈现正比关系。更为严重的是,这种出血最终可能导致全身凝血功能的崩溃以及多脏器功能的损害。
主要危害有:在孕期可能导致胎死宫内;在分娩过程中,可导致死产;在产后,则可导致产后出血的发生。
三、如何预防胎盘早剥
(一)妊娠中晚期容易发生妊娠高血压综合征,孕妇一旦出现高血压、水肿和蛋白尿症状,应积极去医院及早治疗。
(二)孕期行走要小心,特别是上下阶梯时,不要去拥挤场合,避免坐公交车,也不要开车,以免摔倒或使腹部受到撞击和挤压。
(三)产前检查可及早发现异常,处理羊水过多或双胎分娩时,避免宫腔内压骤然降低。如果出现胎盘早剥,通过超声检查可早期发现,尽快采取相应对策。
(四)在妊娠过程中特别是妊娠晚期,避免仰卧位及腹部外伤。出现突发性腹痛和阴道流血应马上就诊,一旦确定胎盘早剥应迅速终止妊娠。
温馨提示
香洲区人民医院产科随时为您提供专业的咨询服务,如有需要,请拨打我们的联系电话:0756-8661568,我们将竭诚为您提供健康指引。
科室介绍
产科共有专业技术人员43名,其中13名医生(主任医师1名,副主任医师4名,主治医生5名;硕士研究生2名),30名护士(副主任护师1名,主管护师17名,助产士22名)。产科病房床位28张,其中有温馨雅致的VIP病房7间。
目前科室设施完善,包括孕期营养成分分析仪、中央监护一拖六、一拖八胎心监护仪、新式多功能产床、新生儿恒温辐射台、血氧分析仪、分娩镇痛仪、新生儿专用监护仪、低频外周神经和肌肉刺激器、生物刺激反馈治疗仪、多功能综合手术床、二氧化碳激光治疗仪等仪器。
产科门诊除常规开展产前普通门诊、高危门诊、助产士门诊、孕妇学校外,还开展孕期营养与体重管理、瑜伽课堂、高危妊娠(并发症、合并症)五色管理、出生缺陷一级、二级预防、出生缺陷筛查管理等项目。
病房常规开展宫颈球囊引产、欣普贝生引产、导乐分娩、椎管镇痛分娩、会阴保护无创助产、产钳助产术、剖宫产外,还广泛开展各类疑难手术,包括各种复杂剖宫产术(如前置胎盘、胎盘植入、胎盘早剥、双胎及其他复杂剖宫产)、子宫B-Lynch缝合术、球囊压迫止血术、子宫动脉上行支结扎术、早产保留胎膜囊剖宫产术、宫颈环扎术及胎盘植入HIFU治疗等。科室还开展新生儿疾病筛查、新生儿行为神经测定等出生缺陷二级预防项目。产后开展中医健康适宜技术,如头疗、火龙罐、手法推拿、穴位按摩等特色治疗,产后盆底康复治疗、二氧化碳激光治疗等,并提供产后互联网+上门服务。尤其在剖宫产后再次妊娠阴道分娩处理、妊娠期糖尿病管理、流产早产保胎治疗、高危中孕计划生育终止妊娠等有丰富经验。
2016年妇产科被评为香洲区临床重点专科,2021年产科被评为珠海市“十四五”市级临床重点专科建设单位。科室主要收治病种包括:先兆流产、先兆早产、妊娠期高血压疾病、妊娠期肝内胆汁淤积症、过期妊娠、妊娠期高血糖、胎儿生长受限、胎儿窘迫、死胎、双胎妊娠、前置胎盘、胎盘早剥、胎盘植入、胎膜早破、羊水过多、羊水过少、脐带异常等。对各类异常分娩、分娩并发症(如产后出血、羊水栓塞、子宫破裂)、产褥感染等情况能快速识别并正确处理,保障孕产妇及新生儿的安全。产科既有专科特色,又有内外科专家协助处理内外科合并症的综合能力,为产科的医疗安全和进一步发展提供了有力保障。
专家推荐







用户登录
还没有账号?
立即注册